心房細動とは
心臓は全身に血液を送り出すポンプの働きをしていますが、実は電気で動いています。正常であれば洞結節と呼ばれる場所から電気信号が発生し、心臓の電気回路を伝わって規則正しいリズムが作られています。心房細動は洞結節以外の場所(多くは左心房に直結している肺静脈の付け根の箇所)から高い頻度で電気信号が発生し、これが心房内に入ることで1分間に300~500回もモゴモゴとけいれんするように動くのです。ただ、これらがすべて心室まで伝わるわけではないので実際の心拍数はここまで速くありません。なぜかというと心房と心室の中継所の役割をしている房室結節と呼ばれる場所が、電気信号を調節しているおかげなのですが、心室へ伝わる間隔はランダムであるので実際の脈がバラバラに感じてしまうのはこのためです。
心房細動は不整脈の一種ですが、急にポックリ逝ってしまうような危険ないわゆる致死性不整脈ではありません。一般に3人に1人は、心房細動があっても自覚症状は出ないといわれています。数ある不整脈の中でも最もよくある不整脈で、加齢に伴い起こりやすくなってきます。
心房細動の合併症
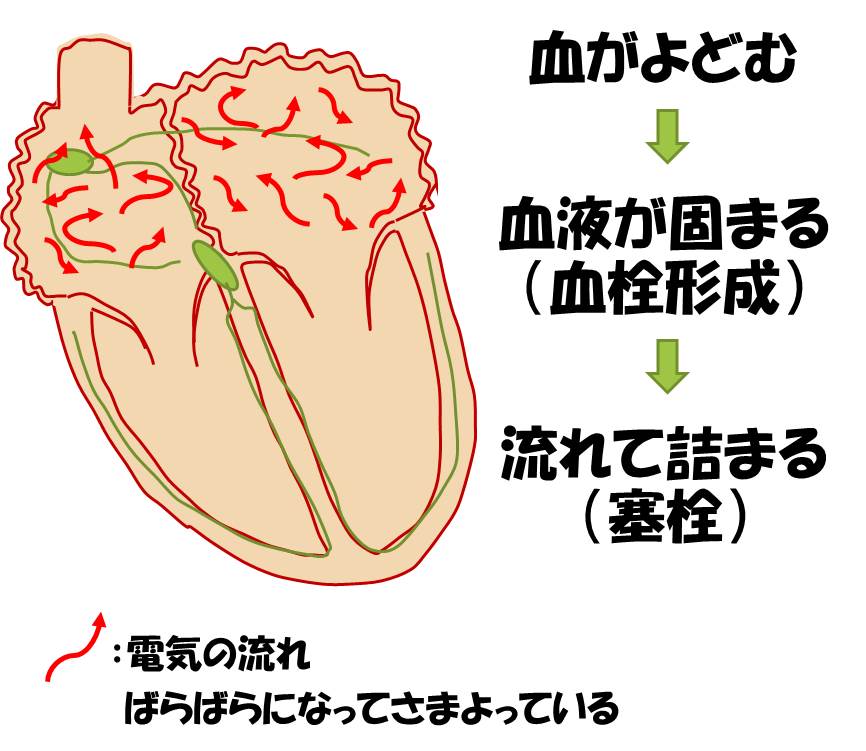
危険な不整脈ではないといっても心房細動であることの問題点は大きく分けて2つあります。1つは脳梗塞の原因となることです。全身を循環する血液は常に流れていないと固まってしまう性質があります。心房がモゴモゴとけいれんしているような状態だと、心房内で血液がよどんでしまい、血液の塊(血栓)ができてしまいます。血栓が心臓の中だけにあれば問題はないのですが、心臓は常に血液を送り出しているので何かのはずみで血栓が心臓の外へ送り出されてしまい、脳の血管にはまり込んでしまうと血管が詰まってしまい脳梗塞となってしまいます。心房細動が原因の脳梗塞は範囲が大きく命の危険性もあります。仮に一命を取り留めたとしても半身麻痺や言葉が出ない等の重篤な後遺症を残すことになります。(図1)
もう1つの問題は脈が速くなる(頻脈)心房細動が続くと、心臓のポンプ機能が落ちてしまい息切れやむくみといった症状が出る心不全の原因となってしまいます。また、脈が速くないタイプの心房細動であった場合でも、長く続くと心房が大きく拡大してくることがあります。心房が拡大してしまうと、心室から血液の逆流を防いでくれている扉(房室弁)の立てつけが悪くなり心室から心房へ血液が逆流してきてしまい、これもまた心不全の原因となってしまいます。
心房細動の治療
以上のように心房細動だけで心臓が止まるようなことはありませんが、重篤な合併症の原因となってしまうので治療を要することになります。一般に心房細動は高血圧、睡眠不足・睡眠時無呼吸といった睡眠呼吸障害、アルコール多飲、ストレスなどで悪化するといわれているので、これらが背景にあるようであればまずはその改善に努めます。次に、脳梗塞を予防するためには血液を固まりにくくする抗凝固療法が必要になります。抗凝固療法に使われる薬はワルファリンという薬が代表的で、発売されてから長い歴史があり脳梗塞予防効果も保証されています。一方、ワルファリンは納豆や緑黄色野菜に含まれるビタミンKに影響されてしまうため、診察のたびに血液検査をして効果を確かめることと、食事制限を要することがデメリットとしてあります。これに対して新規抗凝固薬は①内服開始したその日から十分な効果を発揮、②食事制限が不要、③投与量の調節がいらず、安定した抗凝固作用を発揮し毎回の血液検査は不要、などのワルファリンにはない特徴があります。
このように抗凝固療法を導入し脳梗塞の予防をしたうえで、脈が速い場合は心拍数を抑える薬を内服します(レートコントロール治療)。一方で、発作的に心房細動を起こすは心房細動から正常なリズム(洞調律)に戻す、あるいは心房細動を予防するための薬(抗不整脈薬)を内服することもあります(リズムコントロール治療)。レートコントロールでもリズムコントロールでも予後には差はないといわれていますが、どちらの治療でも確実に内服することが大切です。
最近では心房細動に対する根治療法として、原因となる心臓の一部をカテーテルで焼いて直すアブレーションという治療も有効です。心房細動の原因となっている肺静脈からの異常な電気信号が左心房内へ入ってこないようにするため、肺静脈を焼灼し左心房と電気的に隔離させてしまう方法です(図2)。

薬物でコントロールが難しい場合や、自覚症状が強い方には良い適応ですが、心房細動罹患期間が長い場合や左心房の拡大が強い場合は成功率が下がってしまう傾向にあります。
さいごに
心房細動は比較的高齢者に多い不整脈ではありますが、若年~中年者にも起こりうる不整脈です。心房細動自体の症状は動悸発作が中心ですが、脳梗塞や心不全を発症してしまうと生活の質は一気に下がってしまいます。自覚症状がなかったとしても、たとえば健康診断などで指摘されたときは循環器内科を受診し、最適な治療法を相談してください。
火曜日午前担当 五十嵐 厳(旭中央病院 循環器内科)